Les implications pour la santé
Il existe une relation bidirectionnelle entre le sommeil et l’activité. De nombreuses études soulignent l’influence respective et mutuelle entre ces deux comportements.
Sommeil et activité physique sont étroitement liés [1, 2], et de nombreuses études soulignent l’influence respective et mutuelle entre ces deux comportements. Sommeil et activité physique sont également deux comportements de santé déterminants dans le cadre de la prévention primordiale, primaire et secondaire des pathologies chroniques [3, 4]. Ainsi, il est établi qu’un niveau d’activité physique faible et un sommeil altéré (en durée ou en qualité) sont liés de manière indépendante au développement de maladies chroniques, au premier rang desquelles les pathologies cardiovasculaires, le surpoids et l’obésité, le diabète de type 2, la dépression et les troubles anxieux [5, 6].
Une question de sémantique
L’activité physique (AP), dont la promotion a été reconnue Grande Cause nationale en 2024 [19] recouvre un champ de pratique très diversifié dont la terminologie est souvent confondue, à tort, avec d’autres concepts (inactivité physique, sédentarité, sport, sport-santé), qu’il convient de clarifier (Tab. 1). L’activité physique est définie comme tout mouvement corporel lié à une contraction musculaire, responsable d’une augmentation de la dépense énergétique supérieure à la valeur de repos. Toute activité physique peut être caractérisée par le contexte et la finalité de sa réalisation, et par ses spécificités, type, durée, intensité et fréquence dans une période donnée, qui modulent ses effets sur l’organisme.
La Haute Autorité de santé, en reconnaissant en 2011 l’activité physique comme une thérapeutique non médicamenteuse, précise qu’il s’agit d’une intervention non invasive et non pharmacologique dont les bénéfices sont validés scientifiquement et qui nécessite une participation active du patient en interaction ou non avec un professionnel spécialisé.
Dans le cadre des maladies chroniques, l’activité physique intervient à deux niveaux : l’activité physique volontaire, qui joue un rôle en prévention primordiale et primaire ; et l’activité physique prescrite, qui est recommandée dans le parcours de soin du patient en prévention secondaire et tertiaire.
Tableau 1 – Définitions en lien avec l’activité physique.
Activité physique | Tout mouvement corporel produit par les muscles squelettiques qui entraîne une dépense énergétique supérieure à celle du métabolisme de repos [7]. L’activité physique comprend les AP de la vie quotidienne, les exercices physiques et les activités sportives. |
Exercice physique | Une AP planifiée, structurée, répétitive dont l’objectif est l’amélioration ou le maintien d’une ou plusieurs composantes de la condition physique [7]. |
Sport | Une forme particulière d’AP où les participants adhèrent à un ensemble commun de règles (ou d’attentes), et dans laquelle un objectif, le plus souvent de performance, est clairement défini. |
Sport-santé | Un sport dont les conditions de pratique ont été adaptées pour répondre aux besoins de publics présentant des vulnérabilités et/ou des besoins spécifiques en lien avec leur état de santé. Il a pour objectif de maintenir ou d’améliorer l’état de santé de la personne en prévention primaire, secondaire ou tertiaire. |
L’activité physique adaptée | L’activité physique adaptée (APA) est une AP adaptée à la (ou les) pathologie(s), aux capacités fonctionnelles et aux limites d’activités du patient. L’article D. 1172-1 du CSP – décret n° 2016-1990 du 30 décembre 2016 – art. 1 donne une définition réglementaire à l’APA : « On entend par activité physique adaptée au sens de l’article L. 1172-1, la pratique dans un contexte d’activité du quotidien, de loisir, de sport ou d’exercices programmés, des mouvements corporels produits par les muscles squelettiques, fondée sur les aptitudes et les motivations des personnes ayant des besoins spécifiques qui les empêchent de pratiquer dans des conditions ordinaires. » |
L’inactivité physique | Se caractérise par un niveau insuffisant d’AP d’endurance d’intensité modérée et/ou élevée, qui ne respecte pas les recommandations fixées par l’OMS pour la santé. |
La sédentarité (ou le comportement sédentaire) | Une situation d’éveil caractérisée par une dépense énergétique inférieure ou égale à 1,5 MET en position assise ou allongée. |
Recommandations d’activité physique pour la santé
Les recommandations d’activité physique pour la santé ont été actualisées par l’Organisation mondiale de la santé (OMS) en 2020 dans le cadre du plan d’action mondial pour promouvoir l’activité physique. Il est ainsi recommandé que les adultes de 18 à 64 ans pratiquent par semaine au moins 150 à 300 minutes d’activité physique aérobique d’intensité modérée, ou au moins 75 à 150 minutes d’activité aérobique d’intensité soutenue(Fig. 1). L’activité physique d’intensité modérée est caractérisée par une fréquence cardiaque se situant entre 55 et 70 % de la valeur de fréquence cardiaque maximale, un essoufflement modéré et une possibilité à maintenir cette activité physique entre 30 et 60 minutes. L’activité physique d’intensité soutenue est quant à elle caractérisée par une fréquence cardiaque se situant entre 70 à 90 % de la fréquence cardiaque maximale, un essoufflement important, et l’activité physique pratiquée ne peut pas être maintenue plus de 30 minutes. Pour obtenir des bénéfices supplémentaires sur le plan de la santé, il est recommandé de pratiquer au moins deux fois par semaine des activités de renforcement musculaire faisant travailler les principaux groupes musculaires. Chez les personnes âgées de 65 ans et plus, les recommandations sont les mêmes et il est recommandé de pratiquer au moins trois fois par semaine des activités physiques variées visant à améliorer les performances d’équilibre en plus.
L’OMS a également émis des recommandations concernant le temps de sédentarité, qu’il convient de limiter et de remplacer par une activité physique de tout niveau d’intensité (y compris de faible intensité).

Figure 1 – Recommandations de l’OMS pour l’activité physique des 18-64 ans [20].
Effets de l’activité physique sur le sommeil
L’activité physique est souvent considérée comme un moyen non pharmacologique d’améliorer le sommeil [8]. De nombreuses revues ont récemment synthétisé les données issues de la littérature examinant l’impact de l’activité physique sur des pathologies de sommeil spécifiques (par exemple, l’insomnie et le syndrome d’apnées obstructives du sommeil, SAOS) [9, 10] ou son retentissement sur des populations pour lesquelles on observe une prévalence élevée de troubles du sommeil (par exemple, les personnes âgées, les patients atteints de
cancer) [11, 12]. Une revue de méta-analyses récentes a examiné les effets de l’activité physique sur le sommeil et les résultats sont résumés dans le tableau 2 [13].
Tableau 2 – Effets de l’activité physique sur le sommeil [2, 13].
| Paramètres liés au sommeil | Niveau de preuve |
L’activité physique aiguë et l’activité physique régulière améliorent les paramètres liés au sommeil (temps de sommeil total, efficacité du sommeil, latence d’endormissement, qualité du sommeil). | Élevé |
Des durées d’AP plus longues et l’AP régulière améliorent les paramètres liés au sommeil. Les effets bénéfiques sont indépendants de l’intensité de l’AP. | Modéré |
Les effets de l’AP sur les paramètres liés au sommeil sont préservés, peu importe l’âge et le sexe, sauf la latence d’endormissement qui diminue avec l’âge. | Modéré |
Des quantités plus importantes d’AP d’intensité modérée-soutenue améliorent le sommeil chez des adultes qui ont des troubles du sommeil, en particulier des symptômes d’insomnie et un syndrome d’apnées obstructives du sommeil. | Modéré |
Étude de cas
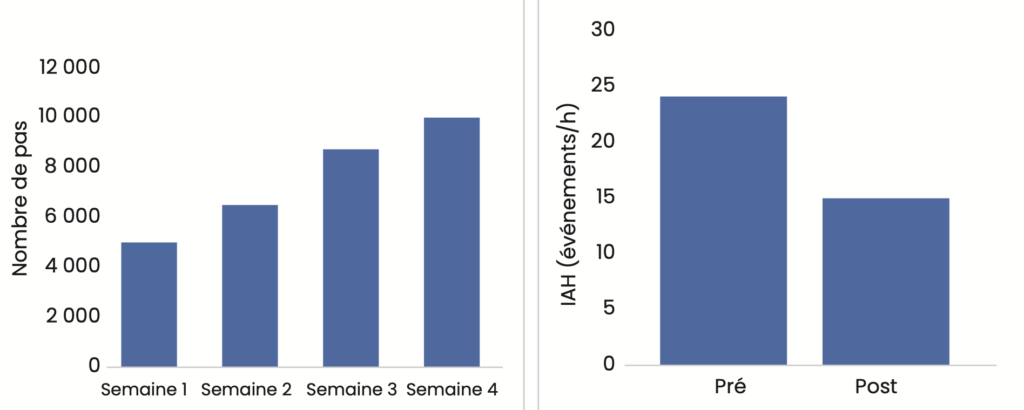
Nous présentons ici l’étude de cas d’un patient en surpoids (IMC 26,9 kg/m2) avec un SAOS modéré (IAH de 24,1 événements par heure), en échec de traitement par PPC et réfuté pour l’orthèse d’avancée mandibulaire. Ce patient pratiquait une activité physique hebdomadaire d’environ 90 minutes par semaine et faisait environ 4 000 pas par jour au moment de l’inclusion. Dans le cadre de son suivi, il lui a été proposé de participer à une étude de recherche clinique essayant d’évaluer les effets de 4 semaines d’activité physique (marche) sur la sévérité du SAOS. Le patient a accepté de participer à l’étude et a augmenté progressivement son niveau d’activité physique sur les 4 semaines pour arriver à une moyenne hebdomadaire d’environ 10 000 pas par jour (Fig. 2). Les stratégies mises en place pour accompagner ce changement de comportement étaient la présence d’une professionnelle en activité physique adaptée pour la supervision d’une séance par semaine, la fixation d’objectifs et la planification des séances à venir ainsi que l’utilisation d’un traceur d’activité physique couplé à un carnet de bord pour le suivi de l’AP. Ce patient a été réévalué par polysomnographie à l’issue des 4 semaines et son IAH avait chuté de 8,5 événements par heure pour atteindre ainsi 15,6 événements par heure. Ce patient a été revu en consultation de suivi 1 an plus tard, et a expliqué qu’il avait maintenu son niveau d’activité physique depuis la participation au protocole de recherche.
Parmi les mécanismes qui peuvent expliquer cette diminution de l’IAH en l’absence de modification du poids, plusieurs auteurs ont suggéré l’hypothèse de la redistribution caudorostrale nocturne des fluides [17]. Cette hypothèse s’appuie sur le fait que les liquides s’accumulent dans les jambes pendant la journée en raison de la gravité et du manque d’activité de la pompe musculo-veineuse des mollets, alors qu’en position couchée la nuit, ce liquide est redistribué par la gravité au niveau du haut du corps et plus précisément du cou. Cela peut entraîner une augmentation de la pression tissulaire autour des voies aériennes supérieures, prédisposant au SAOS [17]. L’activité physique pourrait atténuer la sévérité du SAOS en activant la pompe musculo-veineuse, contrecarrant ainsi l’accumulation de liquide dans les jambes pendant la journée et sa redistribution nocturne [18, 19].
Figure 2 – Évolution de l’index d’apnées hypopnées et du niveau d’activité physique chez un patient avant et après une intervention d’activité physique de 4 semaines.
Encadré – Activité physique : un atout majeur pour la prise en charge du syndrome d’apnées obstructives du sommeil.
Le syndrome d’apnées obstructives du sommeil (SAOS) correspond à des collapsus des voies aériennes supérieures, complets ou partiels, survenant de manière répétée au cours du sommeil. Ces collapsus répétés ont quatre conséquences principales : survenue de séquences désaturation/réoxygénation, épisodes transitoires d’hypercapnie, efforts respiratoires augmentés, et survenue de microéveils terminant les événements respiratoires et responsables d’une fragmentation de sommeil. Parmi les conséquences du SAOS, nous retrouvons une fatigue et une somnolence diurnes, une augmentation du risque de maladies cardiovasculaires et une altération significative de la qualité de vie.
Actuellement, la pression positive continue (PPC) est le traitement de référence du SAOS, en particulier dans les formes sévères. Cependant, plus de 50 % des patients arrêtent le traitement après 1 an [14]. Ainsi, le développement de traitements combinés alternatifs préventifs (de la sévérité du SAOS et de la morbidité cardio-métabolique) pour les patients porteurs d’un SAOS est nécessaire [16].
Les sujets actifs physiquement étant moins à risque de développer un SAOS [16], l’activité physique apparaît comme un élément majeur dans la prévention du SAOS et le contrôle de sa sévérité.
Une méta-analyse récente a examiné six essais randomisés contrôlés qui évaluaient les effets de l’exercice structuré sur le SAOS. Les programmes d’exercice dans ces études duraient entre 4 semaines et 3 mois et consistaient en de l’exercice aérobie (vélo ou marche) et/ou une combinaison d’exercice aérobie et de renforcement musculaire [10]. Cette méta-analyse a montré :
• une diminution de l’index d’apnées hypopnées de 8,9 événements par heure (32 %) ;
• une amélioration de la consommation maximale d’oxygène (VO2max) de 3,4 ml/kg/min ;
• une diminution de la somnolence subjective (score d’Epworth) de 3,1 ;
• sans modification de l’indice de masse corporelle.
Conclusion
Le sommeil et l’activité physique sont des comportements de santé déterminants qui s’influencent réciproquement. L’activité physique influence favorablement plusieurs paramètres liés au sommeil. Ainsi, sur la base de recommandations pratiques, l’activité physique peut être prescrite comme une intervention non médicamenteuse de certains troubles du sommeil (SAOS, insomnie).
Références :
1. Chennaoui M, Arnal PJ, Sauvet F et al. Sleep and exercise : a reciprocal issue ? Sleep Med Rev 2015 ; 20 : 59-72.
2. Kline CE, Hillman CH, Bloodgood Sheppard B et al. Physical activity and sleep : An updated umbrella review of the 2018 Physical Activity Guidelines Advisory Committee report. Sleep Med Rev 2021. 58 : 101489.
3. Lloyd-Jones DM, Allen NB, Anderson CAM et al. Life’s Essential 8 : Updating and Enhancing the American Heart Association’s Construct of Cardiovascular Health : A Presidential Advisory From the American Heart Association. Circulation 2022. 146 : e18-e43.
4. Warburton DER, Bredin SSD. Health benefits of physical activity: a systematic review of current systematic reviews. Curr Opin Cardiol 2017. 32 : 541-556.
5. Fan M, Sun D, Zhou T et al. Sleep patterns, genetic susceptibility, and incident cardiovascular disease : a prospective study of 385 292 UK biobank participants. Eur Heart J 2020. 41 : 1182-1189.
6. Santos AC, Willumsen J, Meheus F et al. The cost of inaction on physical inactivity to public health-care systems : a population-attributable fraction analysis. Lancet Glob Health 2023. 11 : e32-e39.
7. Caspersen CJ, Powell KE, Christenson GM. Physical activity, exercise, and physical fitness : definitions and distinctions for health-related research. Public Health Rep 1985 ; 100 : 126-31.
8. Youngstedt SD. Effects of exercise on sleep. Clin Sports Med 2005. 24 : 355-65.
9. Lowe H, Haddock G, Mulligan LD et al. Does exercise improve sleep for adults with insomnia ? A systematic review with quality appraisal. Clin. Psychol. Rev 2019. 68 : 1-12.
10. Mendelson M, Bailly S, Marillier M et al. Obstructive Sleep Apnea Syndrome, Objectively Measured Physical Activity and Exercise Training Interventions : A Systematic Review and Meta-Analysis. Front Neurol 2018. 9 : 73.
11. Mercier J, Savard J, Bernard P, Exercise interventions to improve sleep in cancer patients : A systematic review and meta-analysis. Sleep Med Rev 2017. 36 : 43-56.
12. Vanderlinden J, Boen F, van Uffelen JGZ. Effects of physical activity programs on sleep outcomes in older adults : a systematic review. Int J Behav Nutr Phys Act 2020. 17 : 11.
13. Kline CE. The bidirectional relationship between exercise and sleep : Implications for exercise adherence and sleep improvement. Am J Lifestyle Med 2014. 8 : 375-379.
14. Bakker JP, Weaver TE, Parthasarathy S et al. Adherence to CPAP : What Should We Be Aiming For, and How Can We Get There ? Chest 2019. 155 : 1272-1287.
15. Randerath W, Bassetti CL, Bonsignore MR et al. Challenges and perspectives in obstructive sleep apnoea : Report by an ad hoc working group of the Sleep Disordered Breathing Group of the European Respiratory Society and the European Sleep Research Society. Eur Respir J 2018. 52.
16. Monico-Neto M, Moreira Antunes HK, Dos Santos RVT et al. Physical activity as a moderator for obstructive sleep apnoea and cardiometabolic risk in the EPISONO study. Eur Respir J 2018. 52.
17. White LH, Bradley TD. Role of nocturnal rostral fluid shift in the pathogenesis of obstructive and central sleep apnoea. J Physiol 2013. 591 : 1179-93.
18. Mendelson M, Lyons OD, Yadollahi A et al. Effects of exercise training on sleep apnoea in patients with coronary artery disease : a randomised trial. Eur Respir J 2016. 48 : 142-50.
19. Redolfi S., Bettinzoli M, Venturoli N et al. Attenuation of obstructive sleep apnea and overnight rostral fluid shift by physical activity. Am J Respir Crit Care Med 2015. 191 : 856-8.
20. Disponible : https://www.who.int/europe/fr/publications/i/item/9789240014886



